Eisenmangel: Ursachen, Blutwerte und sinnvolle Maßnahmen

Eisenmangel gilt weltweit als die häufigste Mangelerkrankung des Menschen. Viele Betroffene haben unspezifische Beschwerden, aber keine eindeutige Diagnose. Andere sehen unauffällige Laborwerte und fühlen sich trotzdem nicht belastbar. Am Ende bleibt oft die Frage, ob tatsächlich ein relevanter Mangel vorliegt.
Ein einzelner Blutwert reicht für diese Entscheidung nicht aus. Der Eisenstatus umfasst mehr als den Ferritinwert allein. Entzündungen, Speicher- und Transportwerte sowie die individuelle Situation müssen mitberücksichtigt werden. In der Praxis führt das häufig zu unterschiedlichen Bewertungen derselben Befunde.
Der Artikel beschreibt, wofür der Körper Eisen benötigt, wie Blutwerte richtig gelesen werden, welche Ursachen zu einem Mangel führen und wie dieser sinnvoll behoben wird.
Wofür der Körper Eisen braucht
Eisen ist ein essenzielles Spurenelement. Der Körper kann es nicht selbst herstellen. Es wird laufend benötigt, weil es fester Bestandteil wichtiger Eiweiße und Enzyme ist.
Sauerstofftransport und Sauerstoffspeicherung
Ein großer Teil des Eisens ist im Hämoglobin der roten Blutkörperchen gebunden. Hämoglobin bindet Sauerstoff in der Lunge und ermöglicht den Transport in die Gewebe. Eisen ist außerdem Bestandteil von Myoglobin, das Sauerstoff in der Muskulatur speichert.
Energiegewinnung in den Zellen
Eisen ist Bestandteil von Enzymsystemen, die in den Mitochondrien, den Kraftwerken der Zellen, eine zentrale Rolle spielen. Dazu gehören unter anderem eisenhaltige Enzyme und Eisen-Schwefel-Proteine, die an der Umwandlung von Nährstoffen in nutzbare Energie beteiligt sind.
Immunsystem und Zellerneuerung
Eisen wird für die Bildung und Funktion von Zellen benötigt, insbesondere von Immunzellen, die sich regelmäßig erneuern.
Nervensystem und Botenstoffe
Eisen ist an Enzymen beteiligt, die an der Bildung und dem Umbau von Botenstoffen mitwirken. Es spielt zudem eine Rolle bei der Bildung von Myelin, das Nervenfasern umhüllt und die Signalweiterleitung unterstützt.
Eisenmangel und Anämie – was ist der Unterschied?
Eisenmangel und Anämie werden häufig gleichgesetzt, bezeichnen aber unterschiedliche Zustände. Ein Eisenmangel liegt vor, wenn dem Körper zu wenig Eisen zur Verfügung steht oder die Eisenspeicher erschöpft sind.
Eine Anämie ist eine Störung der Blutbildung. Sie liegt vor, wenn die Konzentration des roten Blutfarbstoffs Hämoglobin im Blut unter den Normbereich fällt. In diesem Fall spricht man von einer Blutarmut.
Eisenmangel kann zu einer Anämie führen. Das ist dann der Fall, wenn nicht mehr genügend Eisen für die Bildung von Hämoglobin zur Verfügung steht.
Eine Anämie kann, muss aber nicht durch Eisenmangel verursacht sein. Auch andere Ursachen wie Vitaminmängel, chronische Entzündungen oder Blutverluste kommen infrage.
Umgekehrt kann ein Eisenmangel über längere Zeit bestehen, ohne dass bereits eine Anämie vorliegt. In diesem Stadium sind die Eisenspeicher reduziert, die Blutbildung ist jedoch noch nicht beeinträchtigt.
Welche Symptome treten bei Eisenmangel auf?
Eisenmangel entwickelt sich in der Regel schrittweise und nicht plötzlich. Unser Körper verfügt über Speicher, die ihn über längere Zeit mit Eisen versorgen. Erst wenn diese Ferritinreserven über Monate oder Jahre kontinuierlich abnehmen, entsteht ein funktioneller Eisenmangel.
Die Art und Ausprägung der Beschwerden kann individuell sehr unterschiedlich sein.
Zu den häufig berichteten Symptomen gehören unter anderem:
- verminderte körperliche Leistungsfähigkeit, schnelle Ermüdbarkeit
- Konzentrationsstörungen
- ausgeprägte Erschöpfung mit Antriebslosigkeit oder gedrückter Stimmung
- erhöhte Infektanfälligkeit
- ausgeprägte Kälteempfindlichkeit
- blasse Haut
- eingerissene Mundwinkel
- brennende oder empfindliche Zunge
- Restless-Legs-Beschwerden
- brüchige oder veränderte Nägel
- Haarausfall
Diese Symptome sind für sich genommen nicht beweisend, können aber ein Anlass sein, Eisenwerte gezielt zu überprüfen.
Was sind typische Ursachen für Eisenmangel?
Eisenmangel entsteht meist durch ein Ungleichgewicht zwischen Zufuhr, Aufnahme, Bedarf und Verlust. Welche Ursache im Vordergrund steht, hängt von der individuellen Situation und möglichen Begleiterkrankungen ab.
Zu geringe Eisenzufuhr
Eine dauerhaft unzureichende Eisenzufuhr über die Ernährung kann zur Entleerung der Eisenspeicher beitragen. Dies betrifft insbesondere Ernährungsformen mit geringem Anteil an gut verfügbarem Häm-Eisen, etwa bei vegetarischer oder veganer Ernährung. Auch insgesamt geringe Nahrungsaufnahme oder stark einseitige Kost können eine Rolle spielen.
Gestörte Eisenaufnahme
Selbst bei ausreichender Zufuhr kann Eisen nicht in ausreichender Menge aufgenommen werden. Ursache sind Erkrankungen des Magen-Darm-Trakts, bei denen die Darmschleimhaut beeinträchtigt ist.
Dazu zählen unter anderem chronisch-entzündliche Darmerkrankungen wie Morbus Crohn oder Colitis ulcerosa, Zöliakie sowie Veränderungen nach Magen-Darm-Operationen. Auch eine verminderte Magensäureproduktion kann die Eisenaufnahme erschweren.
Erhöhter Eisenbedarf
In bestimmten Lebensphasen steigt der Eisenbedarf deutlich an. Dazu zählen Wachstum, Schwangerschaft und Stillzeit. Auch bei intensiver körperlicher Belastung oder chronischen Erkrankungen kann der Bedarf erhöht sein, ohne dass dies über die Ernährung automatisch ausgeglichen wird.
Chronische Eisenverluste
Anhaltende Blutverluste gehören zu den häufigsten Ursachen eines Eisenmangels. Bei Frauen betrifft dies vor allem starke oder langanhaltende Menstruationsblutungen.
Darüber hinaus können chronische Blutverluste aus dem Magen-Darm-Trakt eine Rolle spielen, etwa im Rahmen chronisch-entzündlicher Darmerkrankungen oder anderer gastrointestinaler Veränderungen.
Entzündliche Prozesse
Chronische Entzündungen beeinflussen den Eisenstoffwechsel unabhängig von der tatsächlichen Eisenmenge im Körper. In solchen Situationen wird Eisen vermehrt in den Speichern zurückgehalten und steht dem Stoffwechsel schlechter zur Verfügung.
Dies kann zu einem funktionellen Eisenmangel führen, auch wenn die Eisenspeicher nicht leer sind.
Eisenmangel richtig diagnostizieren: Der Ablauf in der Praxis

In der medizinischen Praxis erfolgt die Abklärung eines Eisenmangels schrittweise. Einzelne Laborwerte werden dabei nicht isoliert betrachtet, sondern im Zusammenhang mit weiteren Parametern und dem klinischen Bild eingeordnet.
Schritt 1: Ferritin – der erste Orientierungswert
Ferritin ist in der Praxis der zentrale Startwert zur Abklärung eines Eisenmangels. Der Wert gibt Auskunft über die Eisenspeicher des Körpers.
Liegt der Ferritinwert unterhalb des Referenzbereichs, spricht dies für leere oder deutlich reduzierte Eisenspeicher. In diesem Fall liegt ein absoluter Eisenmangel vor.
Ein unauffälliger oder erhöhter Ferritinwert schließt einen Eisenmangel jedoch nicht automatisch aus. Ferritin kann in bestimmten Situationen erhöht sein, ohne dass die Eisenversorgung tatsächlich ausreichend ist. Deshalb ist Ferritin allein kein Beweis für eine ausreichende Eisenverfügbarkeit.
In der weiteren Abklärung wird Ferritin daher immer im Zusammenhang mit dem klinischen Bild und gegebenenfalls zusätzlichen Laborwerten betrachtet.
Schritt 2: Entzündungen berücksichtigen (CRP)
Entzündliche Prozesse verändern die Verteilung von Eisen im Körper. In solchen Situationen wird Eisen gezielt aus dem freien Stoffwechsel zurückgezogen und verstärkt in den Speichern gebunden.
Zur Einschätzung wird häufig das C-reaktive Protein (CRP) herangezogen. Ein erhöhtes CRP weist auf eine akute oder chronische Entzündung hin und signalisiert, dass Eisen im Körper vermehrt zurückgehalten wird.
Die Folge: Obwohl ausreichend Eisen gespeichert sein kann und der Ferritinwert im Referenzbereich oder sogar erhöht liegt, steht dem Körper weniger Eisen für Blutbildung, Energiegewinnung oder andere Stoffwechselprozesse zur Verfügung.
Man spricht in diesem Fall von einem funktionellen Eisenmangel. Eisen ist vorhanden, kann aber entzündungsbedingt nicht ausreichend genutzt werden.
Schritt 3: Wann weitere Eisenwerte sinnvoll sind
Weitere Eisenparameter werden in der Praxis dann eingesetzt, wenn Ferritin und CRP keine eindeutige Einordnung erlauben, etwa bei grenzwertigen Speicherwerten oder wenn Beschwerden und Basiswerte nicht schlüssig zusammenpassen.
In diesen Situationen kann die Transferrinsättigung hilfreich sein. Sie beschreibt das Verhältnis zwischen transportiertem Eisen und der verfügbaren Transportkapazität und ermöglicht damit eine Einschätzung, wie viel Eisen dem Körper aktuell tatsächlich zur Verfügung steht.
Das Serum-Eisen wird zwar häufig mitbestimmt, ist isoliert betrachtet jedoch wenig aussagekräftig, da es starken tageszeitlichen Schwankungen unterliegt.
Einordnung der Laborwerte in der Praxis
Die folgende Grafik beschränkt sich bewusst auf die häufigsten und praxisrelevanten Konstellationen anhand von Ferritin und CRP. In Sonderfällen, etwa bei unklaren Beschwerden trotz unauffälliger Basiswerte, können weitere Laborparameter wie Transferrin oder die Transferrinsättigung ergänzend erforderlich sein.
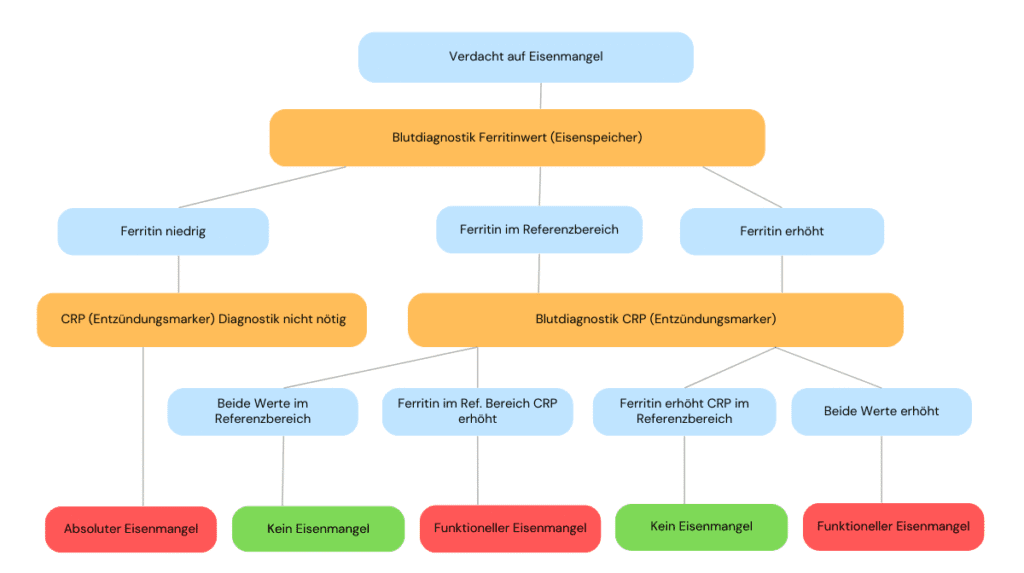
Hinweis: Die Einordnung eines funktionellen Eisenmangels setzt neben der dargestellten Laborkonstellation auch das Vorliegen entsprechender Beschwerden voraus.
Referenzwerte und funktionelle Orientierungsbereiche
Referenzbereiche spiegeln die Verteilung von Laborwerten in der Bevölkerung wider. Sie geben an, welche Werte bei einem Großteil der Menschen gemessen werden, sagen jedoch wenig darüber aus, ab welchen Konzentrationen Beschwerden auftreten oder eine ausreichende Eisenversorgung tatsächlich gewährleistet ist.
Im Folgenden sind typische Referenzbereiche für Ferritin nach Alter und Geschlecht dargestellt:
| Klientel | Normwert (Ferritin) |
|---|---|
| Kinder – Nabelschnurblut | 30–276 µg/l |
| Kinder – 2.–3. Woche | 90–628 µg/l |
| Kinder – 1. Monat | 144–399 µg/l |
| Kinder – 2. Monat | 87–430 µg/l |
| Kinder – 4. Monat | 37–223 µg/l |
| Kinder – 6 Monate bis 15. Lebensjahr | 7–142 µg/l |
| Frauen – 16.–50. Lebensjahr | 22–112 µg/l |
| Frauen – 65.–90. Lebensjahr | 13–651 µg/l |
| Männer – 16.–50. Lebensjahr | 34–310 µg/l |
| Männer – 65.–87. Lebensjahr | 4–665 µg/l |
Quelle: DocCheck Flexikon – Serum-Ferritin. Referenzbereiche können je nach Labor und Messverfahren variieren.
Die Tabelle zeigt, dass die Referenzbereiche für Ferritin sehr breit gefasst sind und sich je nach Alter und Geschlecht deutlich unterscheiden. Diese Spannweite erklärt, warum Ferritinwerte formal im Normbereich liegen können, obwohl funktionell bereits eine Unterversorgung besteht.
Insbesondere Werte im unteren Referenzbereich werden von vielen Fachleuten als potenziell unzureichend angesehen, wenn entsprechende Beschwerden bestehen. Referenzbereiche sind daher keine Zielwerte, sondern dienen in erster Linie der groben Orientierung.
Zur funktionellen Einordnung werden Ferritinwerte häufig folgendermaßen betrachtet:
- < 30 µg/l: Eisenmangel wahrscheinlich
- 30–50 µg/l: Graubereich, insbesondere bei Symptomen
- > 50 µg/l: in der Regel ausreichende Versorgung, Kontext berücksichtigen
Diese funktionelle Einordnung bezieht sich auf erwachsene Männer und Frauen außerhalb von Schwangerschaft, Kindheit und akuten Entzündungssituationen. Sie stellt keine alters- oder geschlechtsspezifischen Referenzwerte dar, sondern einen praxisorientierten Orientierungsrahmen für die Beurteilung der Eisenversorgung im klinischen Zusammenhang.
Höhere Ferritinwerte sind in der Regel unproblematisch, solange keine Hinweise auf Entzündungen, Eisenüberladung oder entsprechende Beschwerden vorliegen.
Was tun bei Eisenmangel?
Welche Maßnahmen bei Eisenmangel sinnvoll sind, hängt von Ursache, Ausmaß und Form des Mangels ab. Ein absoluter Eisenmangel erfordert ein anderes Vorgehen als ein funktioneller Eisenmangel, und nicht jede Strategie ist in jeder Situation gleichermaßen geeignet.
Grundsätzlich stehen drei Ansätze zur Verfügung: Anpassungen der Ernährung, die Einnahme von Eisenpräparaten und in bestimmten Fällen eine intravenöse Eisengabe.
Ernährung
Die Ernährung ist die langfristig relevanteste Stellschraube im Umgang mit Eisenmangel. Sie entscheidet darüber, ob Eisenspeicher erhalten bleiben oder sich nach einer Behandlung erneut entleeren.
Bei ausgeprägtem Eisenmangel reicht eine Ernährungsumstellung allein jedoch häufig nicht aus, um leere Speicher zeitnah wieder aufzufüllen. Ihre Bedeutung liegt vor allem in der Prävention, der Stabilisierung und der Unterstützung anderer Maßnahmen.
Eisenhaltige Lebensmittel (Auswahl)
Eisengehalt ausgewählter Lebensmittel (ca. mg pro 100 g)
Tierische Quellen (Häm-Eisen, gut verfügbar):
- Rinderleber: ca. 7–8 mg
- Rindfleisch: ca. 2–3 mg
- Geflügel: ca. 1–2 mg
- Fisch: ca. 1 mg
Pflanzliche Quellen (Nicht-Häm-Eisen, geringer verfügbar):
- Linsen (getrocknet): ca. 7–8 mg
- Kichererbsen (getrocknet): ca. 6 mg
- Kürbiskerne: ca. 8–9 mg
- Spinat (roh): ca. 2–3 mg
Der Eisengehalt eines Lebensmittels sagt wenig über die tatsächliche Eisenaufnahme aus. Tierisches Eisen wird deutlich effizienter verwertet, während die Aufnahme pflanzlichen Eisens stark von Begleitfaktoren abhängt. Fördernd wirkt Vitamin C, hemmend wirken unter anderem Phytate und Polyphenole.
Supplemente
Eisenpräparate werden eingesetzt, wenn die Eisenzufuhr über die Ernährung nicht ausreicht oder die Eisenspeicher bereits deutlich reduziert sind. Ziel ist es, den Mangel gezielt auszugleichen und die Speicher wieder aufzufüllen.
Unterschiedliche Eisenpräparate
Orale Eisenpräparate unterscheiden sich vor allem in der verwendeten Eisenform. Eisen(II)-Salze wie Eisen(II)-sulfat oder Eisen(II)-fumarat werden in der Regel besser aufgenommen, gehen jedoch häufiger mit Magen-Darm-Beschwerden einher.
Eisen(III)-Verbindungen und Eisenkomplexe gelten oft als besser verträglich, erreichen jedoch teilweise eine geringere Aufnahme. Welche Form geeignet ist, hängt von der individuellen Verträglichkeit, der notwendigen Dosis und der Ursache des Eisenmangels ab.
Unterschiede bestehen auch in der Dosierung und Zusammensetzung frei erhältlicher Eisenpräparate. Produkte aus dem Drogeriemarkt sind häufig niedriger dosiert und auf gute Verträglichkeit ausgelegt, während apothekenpflichtige Präparate in der Regel höhere Eisenmengen enthalten und gezielter zur Behandlung eines ausgeprägten Mangels eingesetzt werden.
Einnahme und Verträglichkeit
Die Eisenaufnahme ist im nüchternen Zustand am höchsten, gleichzeitig treten unter diesen Bedingungen besonders häufig Magen-Darm-Beschwerden auf. Daraus ergibt sich ein Zielkonflikt zwischen maximaler Aufnahme und guter Verträglichkeit.
Traditionell wurde Eisen häufig morgens und täglich auf nüchternen Magen empfohlen. Diese Empfehlung beruht darauf, dass die Eisenaufnahme unter diesen Bedingungen messbar am höchsten ist. In vielen Arztpraxen wird dieses Vorgehen bis heute weitergegeben, insbesondere bei ausgeprägtem Eisenmangel.
In der praktischen Anwendung zeigt sich jedoch, dass diese Strategie bei vielen Betroffenen mit einer hohen Rate an Magen-Darm-Beschwerden einhergeht und dadurch die regelmäßige Einnahme erschwert. Zudem deuten neuere Erkenntnisse darauf hin, dass eine tägliche Einnahme die Eisenaufnahme nicht zwingend verbessert. Der Körper reguliert die Eisenaufnahme über das Hormon Hepcidin. Nach einer höheren Eisenzufuhr steigt Hepcidin vorübergehend an und vermindert die weitere Eisenaufnahme aus dem Darm. Dadurch kann die Aufnahme bei täglicher oder mehrfacher Dosierung sinken.
In der Praxis wird Eisen daher häufig abends und mit Abstand zur letzten Mahlzeit eingenommen. Auch eine Einnahme jeden zweiten Tag kann sinnvoll sein, da sie die Eisenaufnahme verbessern und Nebenwirkungen reduzieren kann.
Die Aufnahme von Eisen kann durch gleichzeitige Zufuhr von Vitamin C verbessert werden. Kaffee, schwarzer Tee sowie calciumreiche Lebensmittel oder Präparate können die Eisenaufnahme hemmen und sollten zeitlich versetzt eingenommen werden.
Dauer und Verlauf
Die Einnahme von Eisenpräparaten erstreckt sich in der Regel über mehrere Monate. Während sich Blutwerte oft bereits nach einigen Wochen verbessern, dauert das vollständige Auffüllen der Eisenspeicher deutlich länger.
Der Therapieerfolg wird in der Regel durch erneute Blutuntersuchungen überprüft. Erste Veränderungen zeigen sich häufig nach 6 bis 8 Wochen, während die vollständige Auffüllung der Eisenspeicher mehrere Monate dauern kann.
Bei ausbleibendem Effekt oder schlechter Verträglichkeit kann ein Wechsel der Eisenform oder des Präparats sinnvoll sein, da Aufnahme und Verträglichkeit individuell stark variieren.
Eiseninfusionen
Eiseninfusionen kommen zum Einsatz, wenn ein Eisenmangel oral nicht ausreichend behandelt werden kann oder eine rasche Auffüllung der Eisenspeicher erforderlich ist. Sie umgehen den Magen-Darm-Trakt und führen Eisen direkt dem Blutkreislauf zu.
Typische Einsatzgebiete sind ausgeprägte Eisenmängel, nachgewiesene Aufnahmestörungen im Darm, eine unzureichende Wirkung oder schlechte Verträglichkeit oraler Eisenpräparate sowie Situationen mit erhöhtem Bedarf.
Der Vorteil von Infusionen liegt in der schnellen und zuverlässigen Auffüllung der Eisenspeicher. Im Vergleich zu oralen Präparaten treten Magen-Darm-Beschwerden nicht auf.
Demgegenüber stehen mögliche Nebenwirkungen wie Kreislaufreaktionen oder Überempfindlichkeitsreaktionen, die zwar selten sind, aber ärztliche Überwachung erfordern. Zudem ist die intravenöse Gabe aufwendiger und nicht für jede Situation notwendig.
Auch Eiseninfusionen behandeln den Eisenmangel selbst, nicht jedoch dessen Ursache. Eine Abklärung der zugrunde liegenden Gründe sowie eine Verlaufskontrolle bleiben daher auch nach einer Infusion erforderlich.
Quellen
- Grundlagen zu Ursachen, Symptomen und Diagnostik von Eisenmangel
Übersicht zu typischen Ursachen, Beschwerden sowie zur ärztlichen Einordnung von Eisenmangel und Eisenmangelanämie im klinischen Alltag.
DocCheck Flexikon – Eisenmangel - Ferritin als Speicherwert und typische Interpretation in der Praxis
Erklärt Ferritin als Speicherparameter, seine Aussagegrenzen sowie typische Konstellationen bei Eisenmangel und im Kontext von Entzündung.
DocCheck Flexikon – Ferritin - Leitlinienbasierte Einordnung von absolutem und funktionellem Eisenmangel
Evidenzbasierte Leitlinie zur Diagnostik und Therapie von Eisenmangel und Eisenmangelanämie, inklusive Differenzierung zwischen absolutem und funktionellem Eisenmangel.
Onkopedia (DGHO) – Eisenmangel und Eisenmangelanämie - Warum tägliche oder mehrfach tägliche Eisengaben die Aufnahme senken können
Zeigt, dass orale Eisengaben Hepcidin erhöhen und die Eisenaufnahme bei täglicher bzw. mehrfacher Dosierung reduzieren können; stützt die Praxisidee von größeren Abständen zwischen den Einnahmen.
PubMed – Moretti et al. (2015): Oral iron supplements increase hepcidin and decrease iron absorption from daily or twice-daily doses in iron-depleted young women - Praxisorientierte Zusammenfassung von Blutwerten und Maßnahmen
Praktische Einordnung typischer Laborwerte und Vorgehensweisen (Ernährung, Supplemente, Infusion) als ergänzende Orientierung für Leser.
YouTube – Doc Thiemo Osterhaus: Das musst du bei Eisenmangel wissen (#63)
Hinweis
Die dargestellten Informationen dienen der fachlichen Orientierung. Sie ersetzen keine ärztliche Diagnostik oder individuelle Therapieempfehlung. Die Interpretation von Eisenwerten sowie die Entscheidung über Supplemente oder Infusionen sollten stets im persönlichen Gespräch mit einer Ärztin oder einem Arzt erfolgen.
