Cholesterin ab 40: Was es ist und wie du deine Werte wirklich beeinflussen kannst
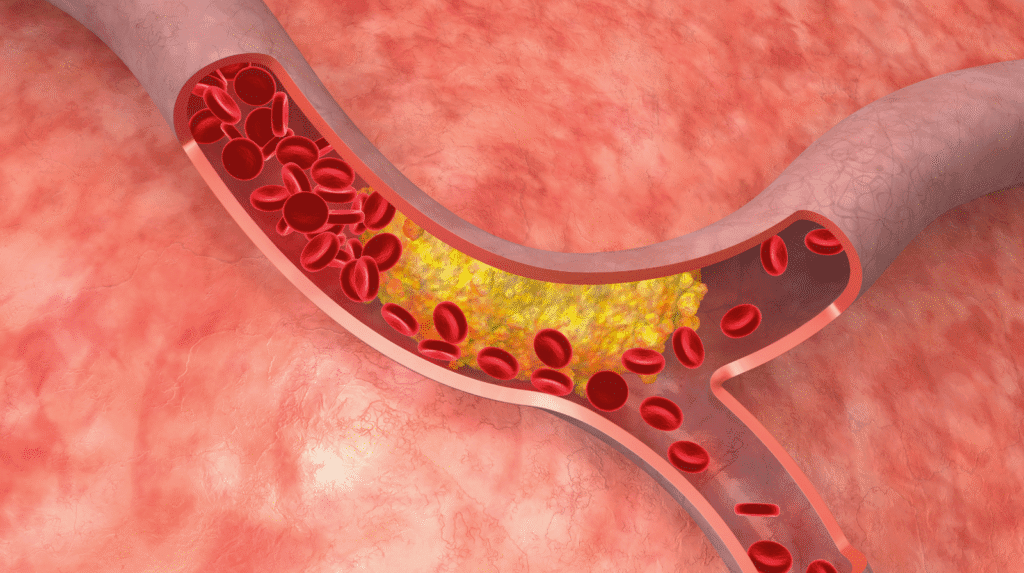
Cholesterin gehört zu den am meisten diskutierten Blutwerten. Seit Jahren steht es im Mittelpunkt gesundheitlicher Warnungen. Gefäßschäden. Herz-Kreislauf-Erkrankungen. Zu hohe Werte gelten als gefährlich. Tierische Fette sollen das Risiko zusätzlich erhöhen.
Doch was stimmt wirklich.
Dieser Artikel bringt Licht ins Dunkel. Wenn du bis zum Ende liest, verstehst du: Was Cholesterin ist. Welche Aufgabe es erfüllt. Ob Eier wirklich ein Problem sind. Und wie du deine Werte beeinflussen kannst.
Was ist Cholesterin?
Cholesterin ist eine fettähnliche Substanz. Jede Körperzelle enthält sie. Der Körper nutzt sie als strukturellen Baustein und ist täglich darauf angewiesen.
Welche Aufgaben erfüllt Cholesterin?
Cholesterin stabilisiert Zellmembranen. Es beeinflusst ihre Beweglichkeit und Funktion.
Es ist Ausgangsstoff für Hormone wie Testosteron, Östrogen und Cortisol.
Cholesterin ist die Grundlage für Gallensäuren. Sie sind nötig, um Fett zu verdauen. Damit beeinflusst Cholesterin auch die Aufnahme fettlöslicher Vitamine.
Vitamin D steht ebenfalls in Verbindung mit dem Cholesterin-Stoffwechsel. Es wird in der Haut aus einer Cholesterin-Vorstufe gebildet. Ohne diesen Baustein kann der Körper kein Vitamin D produzieren.
Cholesterin ist an vielen zentralen Prozessen beteiligt. Es ist Voraussetzung für die grundlegenden Funktionen des Körpers.
Wie entsteht Cholesterin im Körper?
Der Körper produziert den größten Teil selbst. Etwa 70 bis 80 Prozent entstehen in der Leber. Ein kleinerer Anteil wird im Darm gebildet.
In westlichen Ländern werden durchschnittlich 200 bis 400 Milligramm pro Tag über die Nahrung aufgenommen. Das entspricht 20 bis 30 Prozent der täglich im Stoffwechsel umgesetzten Menge. Die Aufnahme ist individuell unterschiedlich. 200 Milligramm entsprechen in etwa einem Ei.
Produktion, Aufnahme und Ausscheidung sind miteinander gekoppelt. Sie bilden einen Regelkreis, der Schwankungen ausgleicht.
Steigt die Zufuhr über die Nahrung, drosselt die Leber ihre Eigenproduktion. Gleichzeitig wird im Darm ein geringerer Anteil ins Blut überführt. Die Resorptionsrate sinkt. Auch die Ausscheidung nimmt zu. Die Leber gibt mehr Cholesterin über die Galle in den Darm ab. Ein größerer Anteil verlässt den Körper.
Wird kein Cholesterin zugeführt, erhöht der Körper seine eigene Produktion und reduziert die Ausscheidung. Er ist nicht auf eine externe Zufuhr angewiesen. Auch ohne Cholesterin in der Ernährung kann er ausreichend bilden. Ein Mangel ist bei gesunden Menschen praktisch nicht bekannt.
Warum können meine Werte erhöht sein, obwohl der Körper reguliert?
Der Regelkreis hält die Cholesterinmenge im Körper im Gleichgewicht. Er sorgt dafür, dass Produktion, Aufnahme und Ausscheidung aufeinander reagieren.
Der Laborwert misst jedoch nicht diese Gesamtmenge im Körper, sondern wie viel Cholesterin sich gerade im Blut befindet.
Zwei Menschen können eine ähnliche Gesamtmenge an Cholesterin haben und trotzdem unterschiedliche Blutwerte. Der Unterschied liegt darin, wie lange Cholesterin im Blut zirkuliert und wie effizient es wieder aus dem Kreislauf entfernt wird.
Der Wert steigt, wenn Cholesterin langsamer abgebaut oder aufgenommen wird.
Cholesterin-Blutwerte: Was misst das Labor?

Im Laborbericht werden in der Regel vier Werte aufgeführt: Gesamtcholesterin, LDL, HDL und Triglyceride.
Gesamtcholesterin
Das Gesamtcholesterin beschreibt die gesamte Cholesterinmenge im Blut.
Allein betrachtet ist dieser Wert wenig aussagekräftig. Erst im Zusammenspiel mit LDL, HDL und Triglyceriden lässt sich der Befund sinnvoll einordnen.
Wichtig ist die Unterscheidung zwischen Referenzbereich und Therapieziel. Viele Labore nennen für das Gesamtcholesterin einen Referenzwert unter 200 mg/dl. Das ist ein statistischer Normalbereich. Die tatsächlichen Zielwerte richten sich jedoch nach dem individuellen Risiko und können deutlich darunter liegen.
LDL
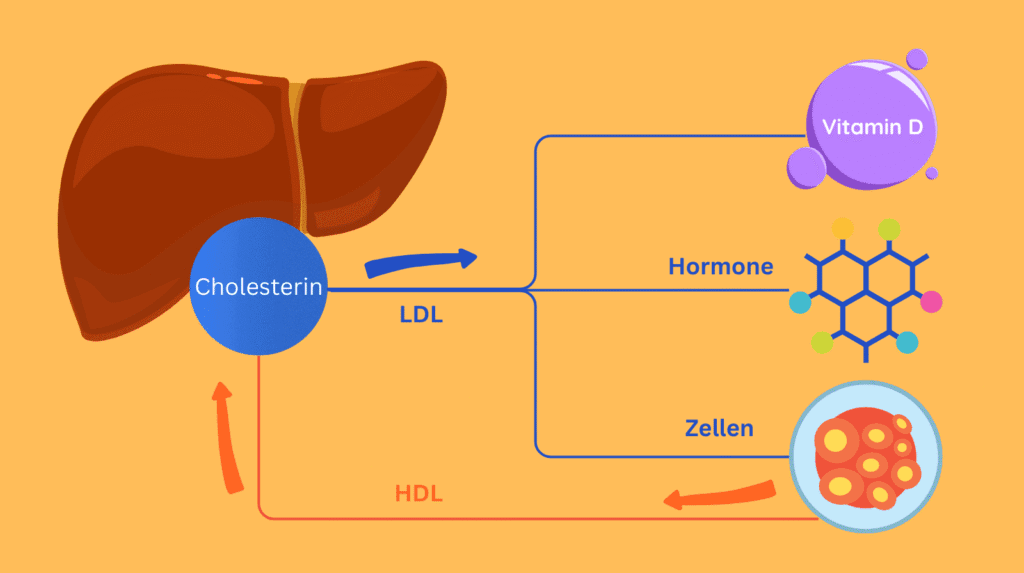
LDL steht für Low Density Lipoprotein. Es ist ein Transportpartikel aus Fett und Eiweiß. Es bringt Cholesterin über das Blut von der Leber in die Körperzellen.
Gemessen wird im Labor das LDL-Cholesterin, also die Menge an Cholesterin, die in diesen Partikeln enthalten ist.
LDL gilt als zentraler Risikofaktor für Herz-Kreislauf-Erkrankungen. Mit steigenden Werten nimmt das statistische Risiko zu.
Wie stark ein bestimmter Wert im Einzelfall wiegt, hängt jedoch wiederum vom gesamten Risikoprofil ab. Alter, Blutdruck, Blutzucker, Rauchen oder bereits bestehende Gefäßerkrankungen verändern die Einordnung.
Nach aktuellen europäischen Leitlinien gelten ungefähr folgende LDL-Zielbereiche:
• Niedriges Gesamtrisiko: unter 116 mg/dl
• Moderates Risiko: unter 100 mg/dl
• Hohes Risiko: unter 70 mg/dl
• Sehr hohes Risiko: unter 55 mg/dl
Je höher das persönliche Gesamtrisiko, desto niedriger wird der empfohlene Zielwert angesetzt.
Bei hohem und sehr hohem Risiko geht es in Leitlinien oft nicht nur um einen Zielwert. Häufig wird zusätzlich eine Senkung um mindestens 50 Prozent gegenüber dem Ausgangswert angestrebt. Das ist vor allem relevant, wenn bereits Gefäßerkrankungen vorliegen oder mehrere Risikofaktoren zusammenkommen.
HDL
HDL steht für High Density Lipoprotein. Auch hier handelt es sich um ein Transportpartikel.
HDL nimmt Cholesterin aus Geweben auf und bringt es zurück zur Leber. Werte über 40 mg/dl bei Männern und über 50 mg/dl bei Frauen gelten meist als günstig.
Ein hoher HDL-Wert erhöht zwar rechnerisch das Gesamtcholesterin, gilt jedoch in der Regel als günstig. Entscheidend bleibt die Einordnung im Gesamtprofil.
Triglyceride
Triglyceride sind die häufigste Speicherform von Fett im Körper. Chemisch bestehen sie aus Glycerin und drei Fettsäuren.
Sie gelangen auf zwei Wegen ins Blut. Zum einen direkt über die Nahrung, vor allem über Fette aus Ölen, Butter, Fleisch oder Nüssen. Zum anderen bildet die Leber Triglyceride aus überschüssiger Energie. Besonders einfache Kohlenhydrate und Alkohol werden in der Leber in Fettsäuren umgewandelt und anschließend als Triglyceride ins Blut abgegeben.
Erhöhte Nüchternwerte sind deshalb häufig ein Hinweis auf Insulinresistenz oder einen gestörten Zuckerstoffwechsel, nicht primär auf eine hohe Fettzufuhr.
Im Nüchternzustand sollten die Werte möglichst unter 150 mg/dl liegen. Sehr hohe Werte, meist deutlich über 500 mg/dl, können das Risiko für eine Bauchspeicheldrüsenentzündung erhöhen und gehören ärztlich abgeklärt.
Wie bewertet man LDL, HDL und Triglyceride zusammen?
Ein isoliert erhöhter LDL-Wert ist anders zu bewerten als ein ungünstiges Gesamtprofil.
LDL moderat erhöht. HDL stabil. Triglyceride niedrig. Kein Bluthochdruck.
Das ergibt ein anderes Bild als:
LDL erhöht. HDL niedrig. Triglyceride hoch. Erhöhter Blutzucker. Viszerales Fett.
Cholesterinwerte stehen nie für sich allein. Sie spiegeln den Zustand des Stoffwechsels.
Wie aussagekräftig ist der LDL-Wert?
Der Standard-Laborwert misst also die Cholesterinmenge in LDL-Partikeln. Er sagt jedoch nichts darüber aus, wie viele Partikel vorhanden sind oder wie groß sie sind. Spezielle Untersuchungen wie die Bestimmung von Apolipoprotein B oder eine erweiterte Lipoprotein-Analyse können hier genauere Hinweise liefern, werden im Routine-Check jedoch meist nicht durchgeführt.
Kleine, dichte LDL-Partikel gelten als ungünstiger als größere. Sie verbleiben länger im Blut, können leichter in die Gefäßwand eindringen und sind anfälliger für oxidative Veränderungen.
Gefäßablagerungen entstehen nicht allein durch Cholesterin, sondern im Zusammenspiel mit Entzündungsprozessen in der Gefäßwand.
Eier und Cholesterin: Wie der Mythos entstand
Wir haben gesehen: Der Körper reguliert Cholesterin über Produktion, Aufnahme und Ausscheidung. Schwankungen in der Zufuhr führen in der Regel zu Gegenreaktionen der Leber.
Warum galt dennoch jahrzehntelang die Empfehlung, Eier zu begrenzen?

Ausgangspunkt: Tierexperimente
Ein wichtiger Ausgangspunkt waren frühe Tierexperimente. Kaninchen entwickelten nach cholesterinreicher Kost ausgeprägte Gefäßveränderungen. Das Problem: Kaninchen sind Pflanzenfresser und reagieren extrem empfindlich auf Cholesterin. Die Übertragbarkeit auf den Menschen ist begrenzt. Trotzdem prägten diese Ergebnisse die frühe Forschung.
Beobachtungsstudien: LDL und Herzinfarkt
Später zeigten große Bevölkerungsstudien einen klaren Zusammenhang zwischen hohen LDL-Werten und einem erhöhten Risiko für Herzinfarkt. LDL wurde damit als zentraler Risikofaktor identifiziert.
Und dieser Zusammenhang gilt bis heute:
Je höher das LDL im Blut, desto höher ist statistisch das Risiko für Atherosklerose.
Der entscheidende Punkt ist jedoch ein anderer.
Hohe LDL-Werte entstehen nicht automatisch durch den Verzehr einzelner Lebensmittel. Insulinresistenz, viszerales Fett, Bewegungsmangel oder genetische Faktoren beeinflussen den LDL-Wert oft stärker als die Menge an Cholesterin auf dem Teller.
Individuelle Unterschiede: Hyper-Responder
In Interventionsstudien zeigte sich zudem: Eine hohe Cholesterinzufuhr erhöht bei einem Teil der Menschen den LDL-Wert messbar. Die Selbstregulation funktioniert, aber nicht bei allen identisch. Wer stärker reagiert, lässt sich im Alltag nicht zuverlässig vorhersagen.
Vor diesem Hintergrund entstand die vorsichtige Empfehlung, cholesterinreiche Lebensmittel allgemein zu begrenzen. Eier wurden zum Symbol dieser Strategie.
Heute: differenziertere Bewertung
Mit zunehmender Datenlage wurde das Bild differenzierter. Meta-Analysen und große Beobachtungsstudien zeigen, dass Nahrungscholesterin bei den meisten stoffwechselgesunden Menschen nur einen geringen Einfluss auf den LDL-Wert hat.
In kontrollierten Studien zeigen sich bei einem Großteil der Teilnehmer LDL-Veränderungen im Bereich von weniger als 10 mg/dl, selbst bei höherem Eierkonsum. Eine Minderheit reagiert stärker. Diese sogenannten Hyper-Responder machen je nach Studie etwa 15 bis 30 Prozent aus. Auch bei ihnen bleibt der Anstieg meist moderat und geht häufig mit einem parallelen Anstieg von HDL einher.
Zudem zeigen neuere randomisierte Studien: Zwei Eier pro Tag erhöhen den LDL-Wert nicht, wenn die Ernährung insgesamt wenig gesättigte Fettsäuren enthält. In manchen Konstellationen sank der Wert sogar leicht.
Aktuelle Leitlinien stellen daher nicht mehr das Nahrungscholesterin in den Mittelpunkt. Ausschlaggebend ist das individuelle Gesamtrisiko.
Was beeinflusst den Cholesterinspiegel wirklich?
Insulinresistenz
Ein zentraler Treiber ist die Insulinresistenz. Normalerweise sorgt Insulin dafür, dass Glukose aus dem Blut in Muskel- und Fettzellen aufgenommen wird. Reagieren die Zellen schlechter, bleibt der Blutzucker länger erhöht. Der Körper reagiert mit dauerhaft höheren Insulinspiegeln.
Hohe Insulinspiegel fördern in der Leber die Umwandlung von überschüssiger Glukose in Fett. Aus diesem Fett entstehen Triglyceride, die ins Blut abgegeben werden. Um diese Fette zu transportieren, bildet die Leber mehr Transportpartikel. Aus ihnen entstehen im weiteren Verlauf LDL-Partikel.
Zirkulieren mehr LDL-Partikel im Blut oder verbleiben sie länger, steigt der gemessene LDL-Cholesterinwert.
So kann ein gestörter Zuckerstoffwechsel indirekt zu erhöhten Cholesterinwerten führen.
Viszerales Bauchfett verstärkt diesen Mechanismus zusätzlich.
Es liegt tief im Bauchraum um die Organe und ist stoffwechselaktiv. Es setzt vermehrt Fettsäuren und entzündliche Botenstoffe frei. Diese gelangen direkt zur Leber und verschlechtern dort die Insulinwirkung weiter.
Die Folge: Die Leber produziert noch mehr Fett und gibt mehr Transportpartikel ins Blut ab.
Bewegungsmangel
Ein ähnlicher Effekt entsteht, wenn der Energieverbrauch dauerhaft zu niedrig ist.
Muskulatur ist ein zentrales Stoffwechselorgan.
Sie nimmt Glukose aus dem Blut auf und nutzt Fettsäuren als Energiequelle.
Wird sie wenig beansprucht, sinkt der Energieverbrauch. Glukose und Fettsäuren verbleiben länger im Blut. Der Stoffwechsel reagiert träger.
Bewegungsmangel kann die Insulinsensitivität zusätzlich verschlechtern und die Bildung von viszeralem Bauchfett begünstigen. Er wirkt damit als Verstärker der zuvor beschriebenen Stoffwechselprozesse.
Chronischer Stress
Dauerhafter Stress erhöht die Ausschüttung von Cortisol.
Cortisol sorgt dafür, dass mehr Glukose ins Blut freigesetzt wird. Kurzfristig ist das eine sinnvolle körperliche Reaktion. Hält der Stress dauerhaft an, bleibt auch der Blutzucker länger erhöht.
Das fördert höhere Insulinspiegel und begünstigt die Einlagerung von Fett im Bauchraum. Gleichzeitig steigen bei vielen Betroffenen die Triglyceride.
Auf diese Weise kann chronischer Stress über Zuckerstoffwechsel, Insulin und Bauchfett auch die Cholesterinwerte beeinflussen.
Alkohol
Alkohol wird in der Leber abgebaut. Solange Alkohol verstoffwechselt wird, hat dieser Prozess Vorrang. Andere Nährstoffe werden in dieser Zeit weniger effizient verarbeitet.
Auch hier reagiert die Leber mit einer vermehrten Bildung von Triglyceriden. Damit verstärkt Alkohol denselben Mechanismus, der bereits bei Insulinresistenz und Bewegungsmangel beschrieben wurde.
Bei chronischem Konsum kann sich zusätzlich eine Fettleber entwickeln, was den Fettstoffwechsel weiter belastet.
Stark verarbeitete Kohlenhydrate
Nicht nur Fett, auch schnell verfügbare Kohlenhydrate beeinflussen den Fettstoffwechsel.
Lebensmittel mit hoher Zuckerdichte oder stark verarbeitete Stärke führen zu raschen Blutzuckeranstiegen. Der Körper reagiert mit hohen Insulinspiegeln.
Wiederholt sich dieser Zustand regelmäßig, verstärkt er die bereits beschriebenen Stoffwechselmechanismen.
Rauchen
Rauchen verändert nicht primär die Cholesterinproduktion, beeinflusst aber die Gefäßgesundheit. Es fördert oxidative Prozesse und Entzündungen in der Gefäßwand. Dadurch können LDL-Partikel leichter dort verbleiben und zur Plaquebildung beitragen.
So entsteht kein isoliertes Spiegelproblem, sondern ein Umfeld, in dem vorhandenes Cholesterin eher Schaden anrichten kann.
Genetische Faktoren
Nicht jeder erhöhte LDL-Wert ist durch Lebensstil erklärbar.
Manche Menschen haben genetische Varianten, die dazu führen, dass LDL-Partikel langsamer aus dem Blut entfernt werden. Besonders bekannt ist die familiäre Hypercholesterinämie. Dabei sind LDL-Werte oft schon in jungen Jahren deutlich erhöht.
Hormonelle Veränderungen ab 40
Bei Frauen sinkt im Verlauf der Wechseljahre der Östrogenspiegel. Östrogen wirkt regulierend auf den Fettstoffwechsel. Mit seinem Rückgang steigen LDL-Werte häufig an, während HDL tendenziell sinken kann.
Bei Männern verändert sich mit zunehmendem Alter der Testosteronspiegel. Niedrigere Spiegel gehen häufig mit einer vermehrten Fettansammlung im Bauchraum und einer Verschiebung des Lipidprofils einher.
Diese Veränderungen verlaufen schleichend. Sie erklären, warum Cholesterinwerte ab 40 häufig ansteigen, selbst ohne drastische Änderungen im Lebensstil.
Cholesterinwerte natürlich verbessern: Was hilft konkret?
Nachdem die Mechanismen klar sind, stellt sich die praktische Frage:
Wo lässt sich im Alltag ansetzen?
Nicht jede Maßnahme wirkt gleich stark.
Die folgenden Stellschrauben zeigen in Studien die stabilsten Effekte auf Körperzusammensetzung und Blutfettwerte.
Alltagsbewegung
Die Bedeutung von Alltagsbewegung ist seit Jahren bekannt. Spätestens seit der zugespitzten Formel „Sitzen ist das neue Rauchen“ ist das Thema im Mainstream angekommen. Die Aussage klingt übertrieben, verweist aber auf ein reales Problem: Viele Menschen verbringen einen großen Teil ihres Tages sitzend.
Ein- oder zweimal Training pro Woche kann das nur begrenzt ausgleichen. Für den Stoffwechsel zählt die Summe der Bewegung über 24 Stunden.
Eine große Analyse im The Lancet Public Health aus dem Jahr 2022 zeigte, dass Menschen mit etwa 7.000 bis 9.000 Schritten pro Tag ein deutlich geringeres Risiko für Herz-Kreislauf-Erkrankungen hatten als sehr inaktive Personen.
Die Steigerung der Alltagsbewegung ist eine der nachhaltigsten und einfachsten Möglichkeiten, den Energieverbrauch zu erhöhen.
Es geht nicht um Extremwerte oder Mammutmärsche. Es beginnt im Kleinen:
Parke dein Auto etwas weiter entfernt.
Nimm häufiger das Fahrrad.
Steige eine Station früher aus.
Nutze die Mittagspause für zehn Minuten Gehen.
Nimm konsequent die Treppe.
Stehe während der Arbeit regelmäßig kurz auf, strecke dich und bewege dich ein paar Minuten.
Der Mensch ist ein Gewohnheitstier. Wenn du die Anlaufschwierigkeiten überwunden hast, wirst du erstaunt sein, wie selbstverständlich sich kleine Umstellungen anfühlen. Der Effekt mag zunächst gering erscheinen, doch über Wochen und Monate kann er sich zu einem deutlichen Kaloriendefizit summieren.
Fast jedes Smartphone zählt Schritte automatisch. Wer seine tägliche Bewegung trackt, entwickelt oft einen spielerischen Ehrgeiz, die eigenen Werte zu verbessern.
Krafttraining
Krafttraining wirkt dem altersbedingten Muskelabbau entgegen. Mehr Muskelmasse bedeutet mehr stoffwechselaktives Gewebe. Glukose aus dem Blut kann direkt in der Muskulatur genutzt oder als Glykogen gespeichert werden, statt dass die Leber überschüssige Energie in Fett umwandelt.
Mehrere große Metaanalysen zeigen, dass Widerstandstraining die Insulinsensitivität verbessert und Blutfettwerte positiv beeinflusst. Es verschiebt das Verhältnis von Fett- zu Muskelmasse und reduziert viszerales Bauchfett häufig effektiver als reines Ausdauertraining.
Bereits zwei bis drei Trainingseinheiten pro Woche mit 45 bis 60 Minuten können ausreichen, um Muskelmasse zu stabilisieren oder aufzubauen.
Ernährung
Ernährung erhöht den Cholesterinspiegel nicht direkt. Sie schafft jedoch das Umfeld, in dem ungünstige Stoffwechselveränderungen entstehen oder eben nicht.
Der Satz „Du bist, was du isst“ ist verkürzt, aber nicht grundlos populär. Über die tägliche Ernährung beeinflussen wir Körperfettverteilung, Muskelmasse, Blutzuckerreaktionen und Energieaufnahme.
Vier Hebel sind dabei besonders relevant:
Eiweiß
Eine ausreichende Eiweißzufuhr ist Voraussetzung, um Muskulatur zu erhalten oder aufzubauen. Mehr Muskelmasse bedeutet eine bessere Verwertung von Nährstoffen und eine stabilere Energiebilanz. Gleichzeitig erhöhen proteinreiche Mahlzeiten die Sättigung und reduzieren spontane Kalorienüberschüsse.
Praktisch heißt das: Jede Hauptmahlzeit sollte idealerweise eine Proteinquelle enthalten. Eier, Quark, Kichererbsen, Linsen, Käse, Fisch oder Fleisch sind gute Optionen.
Qualität der Kohlenhydrate
Raffinierte Kohlenhydrate aus Weißmehlprodukten, Süßigkeiten, gezuckerte Getränke oder Fruchtsäfte führen zu schnellen Blutzuckeranstiegen. Komplexere Quellen wie Gemüse, Kartoffeln, Vollkornprodukte oder Hülsenfrüchte wirken deutlich stabiler und verhindern Heißhungerattacken.
Wer Kohlenhydrate mit Eiweiß und Ballaststoffen kombiniert, reduziert starke Blutzuckerschwankungen zusätzlich. Nicht ohne Grund beginnen viele traditionelle Küchen mit einem Salat oder einer Gemüsesuppe.
Fette
Fett sollte nicht gemieden werden, es ist ein essenzieller Bestandteil der Ernährung und notwendig für Hormonproduktion, Zellstruktur und Vitaminaufnahme.
Ungesättigte Fettsäuren aus Olivenöl, Nüssen, Samen und fettem Fisch sind in Studien mit guten Cholesterinprofilen verbunden. Raffinierte Öle, Transfette oder stark verarbeitete Fette in Wurst- und Fleischwaren zeigen dagegen häufig ungünstigere Effekte.
Stark verarbeitete Lebensmittel reduzieren
Seit Jahrzehnten investiert die Lebensmittelindustrie enorme Ressourcen in die Entwicklung von Produkten, die für den Konsumenten möglichst attraktiv sind.
- angenehm im Mundgefühl
- schnell konsumierbar
- mit intensivem Geschmacksprofil
- so gestaltet, dass sie Lust auf den nächsten Bissen machen
In der Produktentwicklung spricht man vom „optimalen Genusspunkt.“ Jener Kombination aus Fett, Zucker, Salz und Textur, die das Belohnungssystem besonders stark anspricht.
Hochverarbeitete Produkte kombinieren hohe Energiedichte mit geringer Sättigung. Gleichzeitig enthalten sie oft kaum Ballaststoffe und vergleichsweise wenig Mikronährstoffe. Dadurch steigt die Wahrscheinlichkeit, mehr Kalorien aufzunehmen, als benötigt werden.
Wer regelmäßig einen hohen Anteil hochverarbeiteter Lebensmittel konsumiert, erhöht damit die Wahrscheinlichkeit für Gewichtszunahme, viszerales Fett und metabolische Instabilität. Alle Faktoren stehen in engem Zusammenhang mit ungünstigen Cholesterinwerten.
Schlaf
Schlaf ist aktive Regeneration. In dieser Zeit werden Hormone neu justiert, Reparaturprozesse laufen ab und der Stoffwechsel findet zurück in ein Gleichgewicht.
Wird über längere Zeit zu wenig oder unregelmäßig geschlafen, gerät dieses Gleichgewicht ins Wanken.
Schlafmangel beeinflusst mehrere Bereiche, die auch für Cholesterin relevant sind:
Er verändert das Hunger- und Sättigungsgefühl
Schlaf steuert die Balance zweier zentraler Hormone: Leptin und Ghrelin. Leptin signalisiert Sättigung, Ghrelin signalisiert Hunger.
Bei Schlafmangel sinkt häufig das Sättigungssignal, während das Hungergefühl zunimmt. Gleichzeitig steigt die Präferenz für energiereiche, schnell verfügbare Lebensmittel.
Er erhöht häufig das Stresshormon Cortisol
Bei akutem Schlafmangel reagiert der Körper mit einer erhöhten Cortisolausschüttung. Das ist kurzfristig sinnvoll. Cortisol mobilisiert Energie, erhöht die Aufmerksamkeit und hilft, Leistungsfähigkeit trotz Müdigkeit aufrechtzuerhalten.
Problematisch wird es, wenn Schlafmangel chronisch wird. Dann bleibt der Cortisolspiegel häufiger erhöht, auch zu Zeiten, in denen der Körper eigentlich zur Ruhe kommen sollte. Der natürliche Tagesrhythmus verschiebt sich.
Ein dauerhaft erhöhtes Stressniveau begünstigt die Einlagerung von Fett im Bauchraum und erschwert die Regulation des Blutzuckers. Genau diese Veränderungen wirken sich langfristig auch auf das Lipidprofil aus.
Er verschlechtert die Reaktion des Körpers auf Zucker
Bereits wenige Nächte mit verkürztem Schlaf können messbar beeinflussen, wie empfindlich der Körper auf Insulin reagiert. Die Zellen nehmen Glukose weniger effizient auf.
Dieser Effekt ist kurzfristig reversibel, wird aber relevant, wenn Schlafmangel chronisch wird. Über Monate oder Jahre kann sich so eine leichte, aber dauerhafte Verschlechterung der Stoffwechselregulation entwickeln.
Schlaf wirkt nicht isoliert. Er verstärkt oder schwächt die Effekte von Ernährung und Bewegung. Wer gut schläft, reagiert besser auf Training, reguliert Hunger präziser und speichert weniger Energie im Bauchraum.
Für die meisten Erwachsenen sind sieben bis acht Stunden pro Nacht sinnvoll. Ebenso wichtig ist Regelmäßigkeit. Konstante Schlaf- und Aufstehzeiten stabilisieren den biologischen Rhythmus stärker als eine einzelne lange Nacht.
Hinweis zum Schluss
Dieser Artikel dient der Information und ersetzt keine medizinische Beratung. Eine ärztliche Abklärung ist besonders sinnvoll bei sehr deutlich erhöhtem LDL (auch schon in jungen Jahren), familiärer Häufung früher Herzinfarkte/Schlaganfälle, sehr hohen Triglyceriden (deutlich über 500 mg/dl) oder wenn bereits Gefäßerkrankungen, Diabetes oder stark erhöhter Blutdruck vorliegen.
Quellen
- LDL-Zielwerte nach Risiko (116 / 100 / 70 / 55 mg/dl) und risikoadaptierte Therapie
Untermauert die Einordnung der LDL-Zielbereiche nach Gesamtrisiko und den Leitlinien-Fokus auf Risikoprofil statt Nahrungscholesterin als Haupthebel.
European Heart Journal - Eier vs. gesättigte Fette: gesättigte Fette treiben LDL stärker
Der LDL-Effekt hängt stärker am Gesamtmuster (v. a. Saturates) als am Cholesterin aus Eiern; in low-sat-fat-Kontext teils kein Anstieg.
American Journal of Clinical Nutrition - 7.000–9.000 Schritte pro Tag als praxisnaher Hebel (CVD-Risiko deutlich niedriger)
Dosis-Wirkungs-Beziehung zwischen Schrittzahl und Gesundheits-Outcomes, mit klarer Risikostaffelung.
The Lancet Public Health - Insulinresistenz als Treiber: mehr Triglyceride/VLDL, atherogenes Profil
Insulinresistenz verschiebt den Leberstoffwechsel Richtung Triglyceride/VLDL; viszerales Fett verstärkt das über FFA und Entzündung.
Signal Transduction and Targeted Therapy - Hyper-Responder: ein Teil reagiert auf Eier/Cholesterin stärker (oft mit HDL-Anstieg)
Unterschiedliche Reaktionsmuster auf Cholesterinzufuhr, bei vielen geringe Effekte, bei einer Minderheit stärker.
Nutrients - Viszerales Fett + Insulinresistenz → mehr VLDL → mehr LDL-Partikel (atherogenes Gesamtprofil)
Bauchfett und Insulinresistenz wirken als zentrale Knotenpunkte; Lebensstilfaktoren verstärken das Umfeld, in dem LDL problematisch wird.
The American Journal of Medicine - Krafttraining verbessert Insulinsensitivität (Meta-Analyse randomisierter Studien)
Stützt deinen Krafttraining-Abschnitt: Widerstandstraining verbessert die Insulinwirkung messbar und passt zu deiner Argumentation über Muskulatur als Stoffwechselorgan.
Journal of Exercise Science & Fitness
